疾患概要
神経内分泌腫瘍(neuroendocrine neoplasm:NEN)とは、神経内分泌細胞(ホルモンを産生する細胞)からできる腫瘍の総称です。消化器に発生する神経内分泌腫瘍は、年間で発生する新規患者数が10万人あたり3〜5人と比較的稀な腫瘍で、その多くは、すい臓と消化管に発生すると言われています。
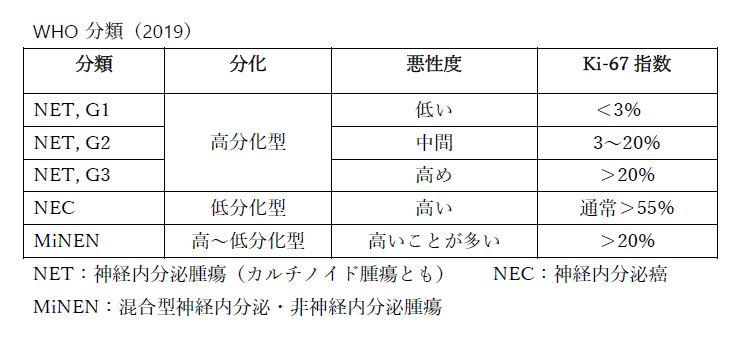
大腸においては直腸にできることが多く、消化管にできる神経内分泌腫瘍の約6割は直腸にできると報告されています(※1)。下表のように、腫瘍の核分裂の度合いや分化度により、比較的良性の転帰をたどるものから他臓器へ転移する悪性のものまで、幅広い経過をたどります。
(※1:研究報告)Ito T, Sasano H, Tanaka M, et al. Epidemiological study of gastroenteropancreatic neuroendocrine tumors in Japan. J Gastroenterol. 2010; 45(2): 234-243.
症状
ほとんどの場合は無症状ですが、腫瘍からの出血で下血(げけつ)を認めることがあります。その多くは内視鏡検査時に偶然発見されます。
検査
大腸内視鏡検査
肛門から内視鏡を挿入して病変部位を肉眼的に観察します。神経内分泌腫瘍は粘膜より深い部位で発生するため、超音波内視鏡(EUS)を用いて診断や組織生検を行います。
CT検査
X線を用いて身体の内部を描出する検査で、病変の大きさ、リンパ節腫大の有無、他臓器への転移の有無の検索を行います。造影剤を点滴しながら行うこともあります。
MRI検査
CT検査と似た検査ですが、X線ではなく磁力を用いて身体の内部を描出します。骨盤深部の病変の描出に優れています。
PET検査
がん細胞はブドウ糖の取り込みが高いことを利用して、遠隔転移を検出する検査です。CTで遠隔転移を検索しますが、診断に難渋する場合にもPETを用います。
治療
大腸神経内分泌腫瘍の治療には、大きく分けて「内視鏡治療」「外科的治療」「集学的治療(ホルモン療法)」などがあります。
内視鏡治療
腫瘍が局所にとどまり、腫瘍径が小さく浸潤がない場合は内視鏡切除の適応になります。切除した病変を確認し、腫瘍の遺残が疑われる場合は追加で手術を推奨することがあります。
外科的治療
腫瘍が局所にとどまり、深部への浸潤やリンパ節転移が疑われる場合に手術治療を行います。手術では、腸管にできた腫瘍とともに、周囲のリンパ節をひと固まりとして切除します。腹腔鏡手術で行うことが大半ですが、腫瘍が大きい場合や他臓器合併切除が必要な場合は、開腹手術で行うことがあります。
直腸周囲には排泄機能や性機能を司る神経が集まっています。当科では直腸に対する多数の手術経験を活かし、根治性を維持しつつ、限りなく排泄・性機能温存を追求する手術を行っています。
集学的治療
腫瘍が局所に留まらず、他臓器への転移がある場合は集学的治療を行います。病状にあわせて、ホルモン療法、抗がん剤療法、放射線療法などを組み合わせて治療します。
根治性と機能温存のバランス、あきらめない治療を!
大腸がんは、現在日本人が最も多く罹っているがんであり、女性では、最も多いがん死の原因となっています。
当科では大腸がん治療を中心に、小腸、大腸、肛門における良性、悪性疾患の外科的治療を積極的に行っています。
直腸・肛門疾患については根治性と機能温存のバランスに十分留意して治療を行っています。
当科の特徴は、進行した直腸がんでも集学的治療により出来るだけ肛門温存を図るようにしており、また再発した場合でも抗がん剤や放射線治療、そして手術療法を組み合わせることで「あきらめない」治療を実践しています。
池田 正孝(いけだ まさたか)診療部長


