疾患概要
潰瘍性大腸炎は主に大腸に炎症を起こす病気ですが、原因は不明で難病指定疾患となっています。過去には日本では少なかったのですが、最近では患者数が増加し、2014年の医療受給者数はUCが16万6,060人であり(下図参照)、2020年時点で22万人を超えていると推定されています。
今後も増加が見込まれ、10年後には50~100万人に達するとも言われており、原因の解明や治療法の確立が急務である疾患です。もともとは生産年齢層に発症する病気で、社会的、経済的影響が大きいと言われていましたが、最近では高齢の方でも発病する傾向にあり、今や全年齢層に発症しうることが分かっています。
.jpg)
原因・症状
原因はいまだに不明ですが、何らかの要因により免疫異常が発症し、大腸がその主なターゲットになります。ターゲットとなった大腸で炎症を引き起こし、腸がただれて潰瘍ができ、出血や下痢を引き起こします。原因は不明ながら、食生活の変化(高脂肪、高たんぱく食など)が原因で腸の免疫機能に異常が発生し、その結果、免疫異常が誘導される可能性が高いと言われています。昔の日本における野菜、魚類中心の食生活から肉類が増加したのが一つの要因とされています。その他、精神的、身体的ストレスも関わるのではないかと様々な研究が行われています。
症状は腸に炎症が起こり潰瘍ができるため、発熱、腹痛、下痢、出血などが見られます。
検査
病気の診断やひどさ、治療の効果を判定するためにいくつかの検査方法があります。まず、血液検査では炎症の程度、下痢による栄養状態の変化、出血による貧血の程度、いろいろな治療による他臓器への影響(肝臓や腎臓など)を調べます。そして、腸自体の炎症は内視鏡、レントゲン検査、超音波、CT、MRI検査などが行われます。特に内視鏡検査で実際の病変がある場所、炎症の程度を評価し治療法の決定、変更を行うようになっています。
治療
治療は腸に起こる炎症を抑えることが基本になります。まずは抗炎症といわれる薬剤が使用されますが、効果が不十分である場合には、根本にある免疫異常を抑えるための治療が行われます。免疫を抑える治療はさまざまで、ステロイド、免疫調節剤、炎症の物質を抑える生物学的製剤、抗体製剤が用いられます。強く免疫を抑えると抵抗力がなくなり、肺炎を起こすといった副作用も出てきますので、バランスを考えながら治療を選択していきます。
薬での治療が十分効果を発揮しない場合や炎症がひどくなりすぎる場合には、手術により病変が出現している大腸を手術で切り取る場合もあります。これが外科治療になります。炎症はなんとか薬で抑え込めても、長年にわたる炎症はがん化することもありますので、その場合にも手術治療が必要になります。
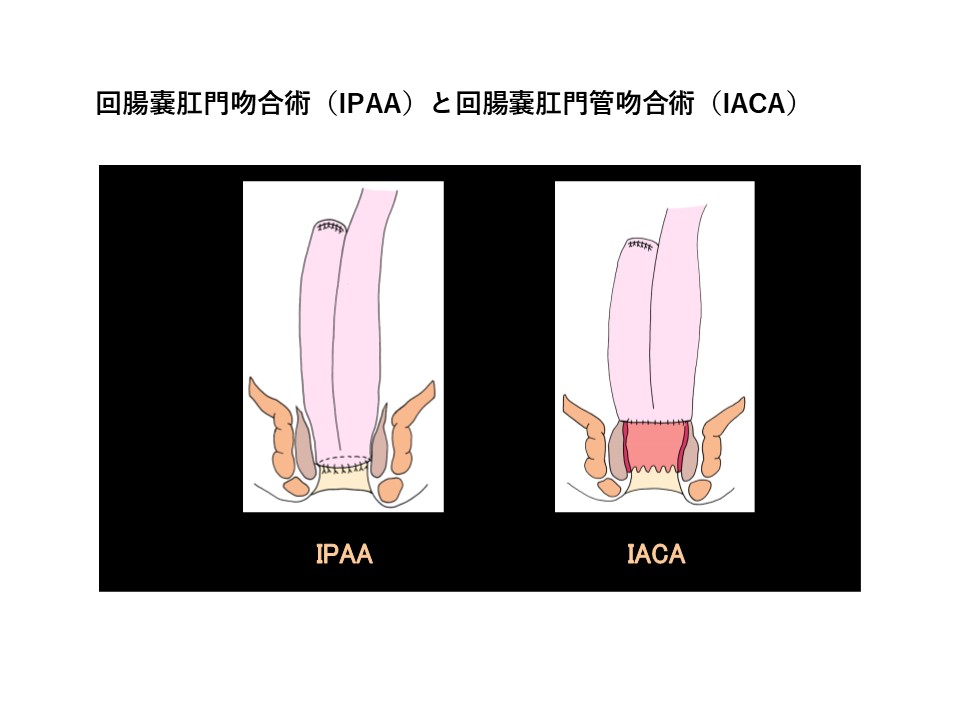
基本的には大腸をすべて切り取る大腸全摘手術が行われ、再び肛門からの排便ができるように小腸で便をためる袋(回腸嚢)を作っておしりとつなぎます。回腸嚢と肛門をつなげる術式(Ileal J-pouch anal anastomosis:IPAA 下図参照)と、回腸嚢と肛門管をつなげる術式(Ileal J-pouch analcanal anastomosis:IACA 下図参照)が標準の術式となっています。どちらの術式を選択しても大差はありませんが、患者さんの状況に合わせて術式を選択していきます。発癌症例については、粘膜切除部にもがんの合併や、異形成(dysplasia)の合併の報告が増加しているため、IPAAを選択すべきであるというコンセンサスは得られています。最近では手術の負担をできるだけ減らすように、腹腔鏡手術が主に行われています。
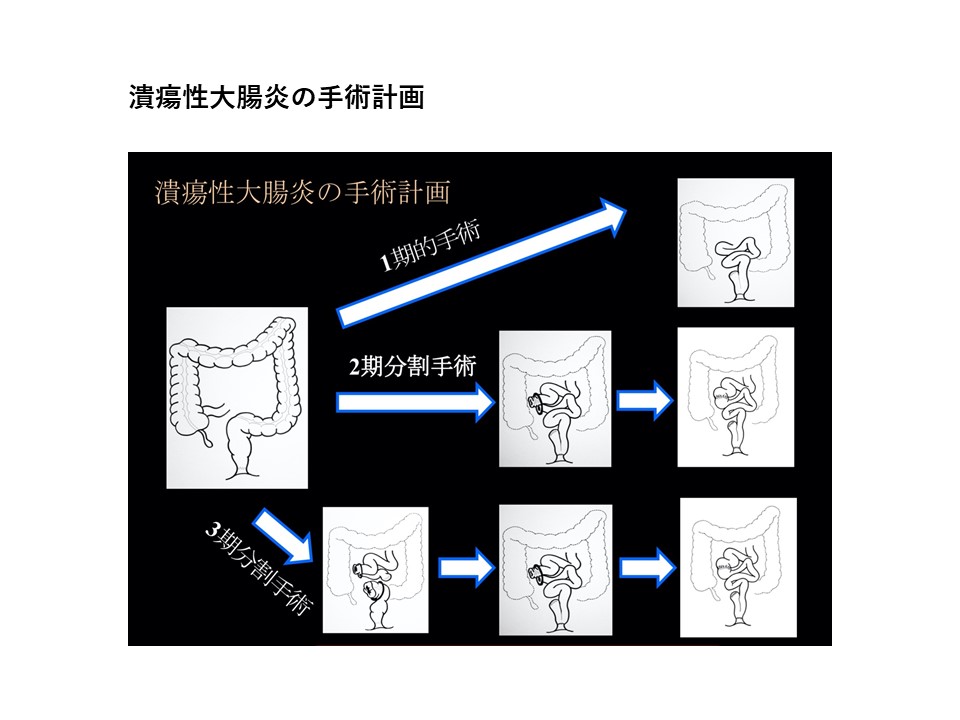
手術計画
炎症の程度や体調によって手術のつなぎ目が治りにくい場合があり、安全のために一時的な人工肛門を作る「2期分割手術」が主流です。条件を満たせば、1期的な手術も行っています。1期・2期にはそれぞれメリットとデメリットがあり、重要なポイントは、1期手術にこだわらず、術前と術中の状態を正確に判断し、安全な術式を選択することです。緊急手術を要する症例で、大腸に穴が空いていたり、栄養状態が悪い方、ご高齢の方などに対しては、3期分割手術を選択したり、結腸全摘術にとどめる場合があります。
難病である潰瘍性大腸炎とクローン病を総合的に診療いたします
炎症性腸疾患は、原因不明の難治性疾患が多く、代表的な疾患として潰瘍性大腸炎(UC)とクローン病(CD)があります。
難治性の炎症性腸疾患患者さんを、内科・外科が共観しながら、メディカルスタッフとともに総合的に診療いたします。
また、遠方の患者さんや長期経過の患者さんには、病診連携・病病連携を通じて地域の医療機関と共同した治療を行うよう努めています。
池内 浩基(いけうち ひろき)診療部長


